Tras meses de dura campaña política, el discurso oficial sobre la reforma sanitaria impulsada por Obama ha girado en torno a la necesidad de otorgar cobertura médica a unos 32 millones de personas que carecen de seguro privado, así como en la promesa de que su proyecto logrará reducir el déficit público.
Entre otros aspectos, el plan incrementa las subvenciones públicas, prohíbe a las aseguradoras rechazar dar cobertura a personas que ya padezcan alguna enfermedad y hace obligatorio para la mayoría de los residentes el contar con un seguro médico. Entrará en vigor a partir de 2014.
Sin embargo, ambos ejes (cobertura y déficit) se tambalean a la vista de un análisis más profundo de los datos, más allá de los meros mensajes gubernamentales. En primer lugar, el desglose de la población sin seguro médico echa por tierra algunos mitos acerca del modelo sanitario estadounidense. La situación es mucho menos grave de lo que parece, tal y como avanzó Libertad Digital.
Así, el 25% de los no asegurados son inmigrantes sin nacionalidad estadounidense; muchos tan sólo carecen de seguro médico una parte del año (mientras están sin trabajo); unos 15 millones cuentan con unos ingresos superiores a los 50.000 dólares al año; unos 18 millones tienen entre 18 y 34 años, una edad en la que es poco probable enfermar y, por ello, muchos eligen no contratar un seguro médico; además, más de 11 millones tienen acceso a los programas médicos estatales. El 85% de los estadounidenses cuenta con un seguro médico privado.
Pero más importante si cabe es el análisis económico de la reforma sanitaria. Y es que, Obama ha insistido en los últimos meses que su proyecto logrará reducir el déficit público. La cuestión es… ¿cómo? La Oficina Presupuestaria del Congreso (CBO) señala en su último informe sobre esta materia que, de cumplirse al pie de la letra el proyecto de Obama, la reforma sanitaria reducirá el déficit público en 143.000 millones de dólares entre 2010 y 2019.
La expansión pública de la cobertura médica tiene un coste de 940.000 millones de dólares, pero si se suman la extensión de las subvenciones a las recetas, el aumento de la financiación para los centros médicos comunitarios y las políticas de prevención, la factura total de la reforma ascenderá a 1,072 billones de dólares en la presente década.
Según el CBO, el aumento del gasto público directo en sanidad (382.000 millones de dólares entre 2010 y 2019) se vería compensado por un incremento de los ingresos fiscales (más impuestos) de 525.000 millones. De este modo, la reforma permitirá al Gobierno reducir el déficit público en 143.000 millones hasta 2019.
El problema, sin embargo, consiste en que tales cálculos son meras previsiones basadas en promesas, cuyo cumplimiento dependerá en todo caso de la voluntad política. Así, si bien por el lado de los ingresos, Obama aumentará los impuestos a empresas (aseguradoras) y particulares (con rentas altas), además de obligar a todos los ciudadanos a contar con cobertura médica, por el lado del gasto todo dependerá de que los próximos gobiernos apliquen un ambicioso plan de austeridad, cuyo cumplimiento nadie garantiza.
Así, tal y como recoge el CBO, la reforma de Obama prevé ahorrar 455.000 millones de dólares en el programa público de salud Medicare (para los mayores de 65 años) hasta 2019. De hecho, ésta es la fuente de financiación clave de la reforma. El proyecto aprobado por el Congreso incluye la creación de un consejo gubernamental para aplicar importantes medidas de ahorro en el Medicare, ya sea aumentando la eficiencia o bien reduciendo la cantidad o calidad del servicio público.

Ese recorte presupuestario de 455.000 millones equivale casi a la mitad del coste total estimado de la reforma (algo más de 1 billón de dólares). En líneas generales, el proyecto contempla reducir el precio de los servicios que cobran los proveedores privados de Medicare, así como garantizar que el gasto por beneficiario no crezca más de un 2% anual, frente al avance medio del 4% de los últimos 20 años.
De este modo, la financiación de la reforma se basa en la siguiente hipótesis: ampliar la cobertura médica mediante más gasto público y pagar parte de la factura con más y nuevos impuestos, para luego, en los años venideros, comprometerse a reducir el gasto público sanitario. Las dudas entre los expertos no se han hecho esperar: si la legislación se ejecuta tal y como ha sido aprobada, el déficit futuro se reducirá de forma sustancial; pero si los próximos gobiernos no aplican rigurosamente el citado plan de austeridad el déficit, sin duda, aumentará.
El coste público casi siempre aumenta
Esto último es, precisamente, lo que sucederá a la vista de experiencias similares. Así, un estudio elaborado por el ala republicana del Senado pone de manifiesto que el coste inicial previsto en los programas públicos de salud aprobados tras la Segunda Guerra Mundial es siempre muy inferior a la realidad.
El coste previsto del Servicio Público de Salud del Reino Unido para su primer año de andadura (1948-49) era de 260 millones de libras. El coste final fue de 359 millones, un 38% más.
En 1967, el Gobierno de EEUU estimó que el coste de Medicare ascendería a 12.000 millones de dólares en 1990, muy lejos de los 110.000 millones que supusieron en realidad (casi 10 veces más de lo previsto). El mismo desfase presupuestario tuvo lugar con el resto de programas que recoge la siguiente tabla:
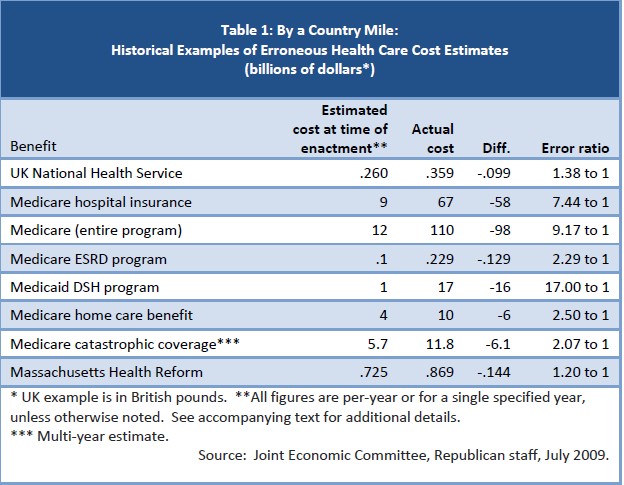
Es decir, las previsiones raramente se cumplen. Sirva como ejemplo el caso del estado de Massachusetts (EEUU), cuya reforma sanitaria, aprobada en 2006, es muy similar a la diseñada por Obama. Un nuevo estudio concluye que no ha alcanzado los objetivos propuestos y ha sido contraproducente: la cobertura médica es inferior a lo anunciado y ha encarecido las pólizas para la mayoría de usuarios.

