
Como todas las epidemias catastróficas que figuran en los anales de la historia, la del coronavirus dejó un reguero de muertos durante un período de tiempo muy reducido de apenas unos meses. El dolor causado por esas muertes ha sido profundo –y será seguramente duradero–, especialmente por las condiciones en las que los vencidos por la enfermedad no lograron superarla: aislados de los demás en hospitales abarrotados de pacientes o en residencias de ancianos o, también, en sus casas, sin el auxilio moral de sus familiares, con una asistencia médica que no siempre llegó para aliviar su dolor y en una soledad radical que les impidió ver por última vez a quienes ellos amaban. Estas condiciones de la muerte han sido, quizás, el aspecto más cruel de una infección que cabalgaba desbocada en el mes de marzo, en el que cada día parecía peor que el anterior, y también durante abril y mayo, cuando con una parsimonia desesperante se fueron reduciendo las cifras. Y no puede olvidarse tampoco que gran parte de los muertos carecieron de un ritual normalizado de despedida, consolador para sus deudos, pues hubieron de permanecer durante días en morgues, a veces improvisadas, y se impidió que la mayor parte de sus familiares y amigos asistieran a su inhumación.
La tristeza que han causado todas esas muertes ha sido profunda, más aún cuando, como se verá enseguida, muchas de ellas ni siquiera han sido reconocidas por las autoridades sanitarias, negándoseles así el luto colectivo de una nación apesadumbrada por la carga que ha supuesto, para muchos, perder a sus seres queridos. Pero no nos adelantemos, porque este tema tiene muchos matices y recovecos que conviene exponer ordenadamente para evitar que cualquier apriorismo enturbie la valoración de los acontecimientos. Empecemos, pues, por conocer las cifras oficialmente publicadas por el Ministerio de Sanidad. Su evolución se recoge en la Figura 18 a partir del día 3 de marzo –hay un fallecimiento anterior el 13 de febrero, como ya se ha mencionado más atrás– y hasta el 7 de junio, día en el que se anotaron los cinco últimos óbitos. En total, en ese gráfico se acumulan las 28.409 muertes que las autoridades sanitarias consideraron verificadas hasta mediados de julio a través de pruebas diagnósticas PCR –como si la diagnosis por medio de la descripción de los signos y síntomas que caracterizan la enfermedad no fuera un procedimiento médico aceptable–, y que son las únicas reconocidas por tales autoridades en contra del criterio sostenido por la Organización Mundial de la Salud.
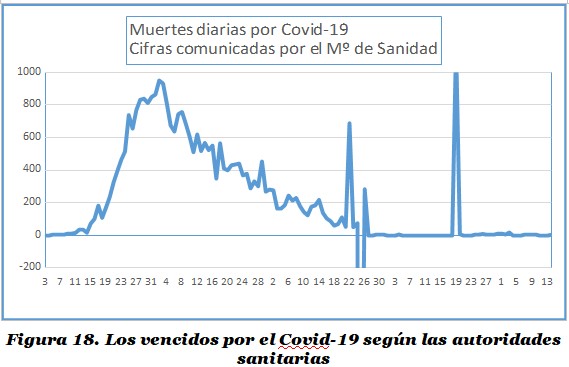
Algunas de las cifras (…) pueden parecer asombrosas, especialmente los 688 muertos que se contabilizaron el 22 de mayo –que hacen aparecer un pico extemporáneo dentro de la senda descendente que sucedió a los 950 fallecidos del 2 de abril, el día más trágico de la epidemia–, los 1.918 que fueron retirados de una tacada el 25 de mayo –aunque al día siguiente se restauraron 283 de ellos– o los 1.179 anotados el 19 de junio, después de casi dos semanas en las que no se contabilizó ningún óbito, sin que aún se haya dado una explicación satisfactoria del proceder de quienes confeccionan la estadística que ahora nos sirve de base para nuestro análisis. La serie, por otra parte, presenta continuas subidas y bajadas, sobre todo en abril y mayo, que probablemente no son sino un reflejo de la deficiente gestión que ha tenido este asunto en el Ministerio de Sanidad. Ésta se inició en marzo con unas notables carencias de información derivadas de unos precarios, obsoletos y descoordinados sistemas de recogida de datos, tanto en las Comunidades Autónomas –que en ese momento, antes de la declaración del estado de alarma, eran las administraciones competentes en la materia– como en las estructuras de la Administración Central.
(…) Por detrás de estas discusiones bizantinas acerca de si los enfermos de coronavirus debían o no ser confirmados con pruebas analíticas se desenvolvió la enorme tragedia de los ancianos que residían en centros geriátricos públicos o privados y que fueron marginados de la atención sanitaria, las más de las veces de una manera deliberada aunque no reconocida. También hay que mencionar en este oscuro capítulo de la epidemia a las muchas personas mayores que prefirieron no acudir a un hospital porque cundió el pánico. Los hospitales eran un lugar de muerte, hasta el punto de que uno de cada cinco de los pacientes allí ingresados falleció, aunque esta proporción aumentaba a uno de cada cuatro entre los mayores de setenta años, y uno de cada dos entre los que superaban los 80 años. A nadie sorprenderá, por ello, que cuando las noticias sobre los óbitos se multiplicaron, muchos ancianos rehuyeran los centros hospitalarios en el momento de sentirse enfermos. Algunos murieron, a veces, en la más radical soledad porque el confinamiento así lo impuso.
En el final de marzo y los primeros días de abril, cuando las muertes alcanzaron a su cénit, las autoridades sanitarias anunciaron el inminente colapso hospitalario, aunque rápidamente se inició la instalación de hospitales de campaña y otras estructuras provisionales. Pero la capacidad de las Unidades de Cuidados Intensivos (UCI) se agotaba y ello suponía un freno para el tratamiento de las personas más vulnerables, entre ellas muy importantemente los ancianos, pues eran ellos los que, con más frecuencia, presentaban las patologías previas –tensión alta, diabetes, lesiones cardíacas y dificultades respiratorias– que aumentaban el riesgo mortal de la covid-19. Una idea de la incidencia de la enfermedad entre las personas mayores la da el hecho de que los estudios que se han realizado sobre los residentes en centros geriátricos a finales de junio señalan que el setenta por ciento de ellos han sufrido el contagio de la enfermedad.
En esa situación buena parte de las personas mayores, sobre todo las acogidas en residencias geriátricas, fueron dejadas en las manos del Arcángel Azrael. Los hospitales los rechazaban en cuanto había alguna dificultad para ofrecerles cama. Un parte de alta de las Urgencias del Hospital Infanta Cristina de Parla (Madrid) argumenta así la inadmisión de una paciente de más de setenta años: "Ante la situación de saturación actual, y por indicación de dirección médica dada esta mañana, no se permite el ingreso de pacientes de residencia en el hospital". En el juicio clínico contenido en el mismo documento se especificaba que la mujer presentaba "neumonía bilateral" y "probable covid-19 (pendiente de PCR)". Era el 25 de marzo; tras días más tarde esta señora fallecía en la residencia que la alojaba. El caso no es anecdótico. En Madrid, en un abuso criminal de las competencias autonómicas, se había dado la orden de no hospitalizar a los ancianos con demencia avanzada, los considerados terminales o los grandes dependientes. Similares decisiones se aplicaron en Cataluña, Castilla y León y la Comunidad Valenciana –y tal vez en otros lugares de España–. En Cataluña, incluso, se rechazó ingresar en las UCI a los mayores de ochenta años. El propio Ministerio de Sanidad había publicado el 6 de marzo un protocolo en el que, como norma general, se establecía que "todos aquellos residentes que presenten sintomatología respiratoria aguda, deberán restringir sus movimientos lo máximo posible y quedarse en una habitación con buena ventilación". Se reafirmaba así la idea que había expresado el director del Centro de Coordinación de Alertas y Emergencias Sanitarias, Fernando Simón, según la cual "no hay que cerrar las residencias ni los centros de día, no hay por qué cambiar la vida social ni nada en esos lugares".
NOTA: Este texto está tomado de Abuso de poder, el libro de Mikel Buesa que acaba de publicar la editorial Marcial Pons.
